Η αρχική περιγραφή του γαγγραινώδους πυοδέρματος (Pyoderma gangrenosum) έγινε το 1930.
 Δεν είναι βέβαιο τι προκαλεί γαγγραινώδες πυόδερμα, αλλά φαίνεται ότι είναι μια διαταραχή του ανοσοποιητικού συστήματος. Οι άνθρωποι που έχουν ορισμένες παθήσεις, όπως η φλεγμονώδης νόσος του εντέρου ή της ρευματοειδούς αρθρίτιδας, διατρέχουν υψηλότερο κίνδυνο. Δεν υπάρχουν πολλά στοιχεί για τη θεραπεία του γιατί είναι σπάνια πάθηση.
Δεν είναι βέβαιο τι προκαλεί γαγγραινώδες πυόδερμα, αλλά φαίνεται ότι είναι μια διαταραχή του ανοσοποιητικού συστήματος. Οι άνθρωποι που έχουν ορισμένες παθήσεις, όπως η φλεγμονώδης νόσος του εντέρου ή της ρευματοειδούς αρθρίτιδας, διατρέχουν υψηλότερο κίνδυνο. Δεν υπάρχουν πολλά στοιχεί για τη θεραπεία του γιατί είναι σπάνια πάθηση.
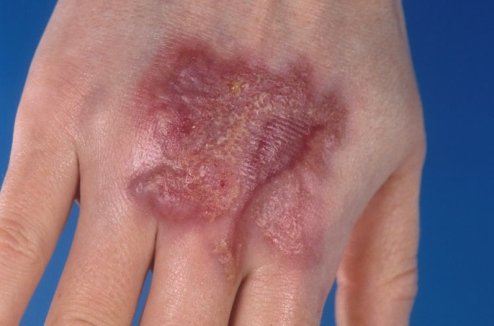
Το κλασσικό γαγγραινώδες πυόδερμα ξεκινά ως μια φλεγμονώδης φλύκταινα που περιβάλλεται από άλω, η οποία αυξάνεται σε μέγεθος και αρχίζει να εξελκώνεται. Δεν παρατηρείται πάντα η πρωτοπαθής βλάβη και μια σημαντική αναλογία βλαβών εμφανίζεται σε θέσεις τραυματισμού (παθέργεια). Δορυφόρες ιώδεις βλατίδες μπορεί να παρουσιαστούν ακριβώς στην περιφέρεια του έλκους, οι οποίες ρήγνυνται και συγχωνεύονται με το κεντρικό έλκος. Οι πλήρως ανεπτυγμένες βλάβες είναι επώδυνα έλκη με σαφώς αφοριζόμενα, υπεσκαμμένα όρια κυανής έως πορφυρής χροιάς.
Το γαγγραινώδες πυόδερμα εκδηλώνεται συχνότερα σε ενήλικες ηλικίας 40 έως 60 ετών και τυπικά εντοπίζεται στα κάτω άκρα και τον κορμό. Οι βλάβες επουλώνονται καταλείποντας χαρακτηριστικές λεπτές, ατροφικές ουλές.
Ο όρος “κακόηθες πυόδερμα” δεν χρησιμοποιείται πια ως διάγνωση, σύμφωνα με τους ερευνητές της Mayo Clinic, οι οποίοι αρχικά την περιέγραψαν. Αν και το ελκωτικό γαγγραινώδες πυόδερμα μπορεί να παρουσιαστεί στην κεφαλή και τον τράχηλο, οι περισσότερες περιπτώσεις που περιγράφηκαν αρχικά ως κακόηθες πυόδερμα είναι c ANCA θετικές (αντισώματα έναντι ουδετεροφιλικών κυτοπλασματικών αντιγόνων) και αντιπροσωπεύουν δερματικές εκδηλώσεις κοκκιωμάτωσης Wegener.
Το φλυκταινώδες γαγγραινώδες πυόδερμα εκδηλώνεται ως φλυκταινώδεις βλάβες που γενικά δεν εξελίσσονται σε ελκωτικές βλάβες. Αυτή η forme fruste του γαγγραινώδους πυοδέρματος παρατηρείται συχνά σε ασθενείς με φλεγμονώδη νόσο του εντέρου. Η βλαστική πυοστοματίτις και η υποκεράτιος φλυκταινώδης δερματοπάθεια αποτελούν δύο άλλες φλυκταινώδεις ουδετεροφιλικές δερματοπάθειες που αναφέρονται σε συνδυασμό με το γαγγραινώδες πυόδερμα, μερικές φορές σε ασθενείς με IgA γαμμοπάθεια.
Το “πομφολυγώδες” γαγγραινώδες πυόδερμα είναι περισσότερο επιφανειακό και λιγότερο καταστροφικό από τους ελκωτικούς τύπους. Οι βλάβες αυτές έχουν αξιοσημείωτη αλληλοεπικάλυψη με αυτό που είναι γνωστό ως πομφολυγώδες σύνδρομο Sweet και παρατηρούνται συνήθως σε ασθενείς με λευχαιμία ή αληθή πολυκυτταραιμία. Οι ερυθρές αυτές πλάκες καθίστανται βαθυχρωματικές και αναπτύσσουν στην επιφάνεια τους διαβρώσεις. Δεν είναι εν τω βάθει, ούτε υπεσκαμμένες συνήθως και εμφανίζονται λιγότερο επώδυνες από το ελκωτικό γαγγραινώδες πυόδερμα.
Το “βλαστικό” γαγγραινώδες πυόδερμα είναι η λιγότερο επιθετική μορφή του. Είναι συνώνυμο με το “επιφανειακό κοκκιωματώδες πυόδερμα”. Οι βλάβες παρουσιάζονται με τη μορφή ηθμοειδών χρόνιων επιφανειακών εξελκώσεων που εντοπίζονται συνήθως στον κορμό. Αυξάνονται σε μέγεθος βραδέως και έχουν επηρμένα, κοκκιωματώδη όρια και καθαρή βάση. Σπανίως είναι επώδυνες, ανταποκρίνονται κατά κανόνα σε σχετικά συντηρητικές θεραπείες και συνήθως δεν συσχετίζονται με υποκείμενη συστηματική νόσο.
Το γαγγραινώδες πυόδερμα είναι σπάνιο στα παιδιά. Ποσοστό μεγαλύτερο από 40% των ασθενών αυτών έχει υποκείμενη φλεγμονώδη νόσο του εντέρου και το 18% έχει λευχαιμία. Έχει αποδειχτεί μια συσχέτιση του συνδρόμου επίκτητης ανοσοανεπάρκειας της παιδικής ηλικίας (AIDS) και του γαγγραινώδους πυοδέρματος. Το ένα τέταρτο σχεδόν των παιδιών με γαγγραινώδες πυόδερμα δεν έχει κάποια υποκείμενη πάθηση. Οι βλάβες στα γεννητικά όργανα, καθώς επίσης και στην κεφαλή και τον τράχηλο δεν είναι ασυνήθεις στα παιδιά.
Γενικά, το 50% σχεδόν των ασθενών με γαγγραινώδες πυόδερμα έχει μια συνοδό πάθηση. Η πιο συχνή είναι η φλεγμονώδης νόσος του εντέρου, τόσο η νόσος Crohn όσο και η ελκώδης κολίτιδα. Ποσοστό μεταξύ 1,5% και 5% των ασθενών με φλεγμονώδη νόσο του εντέρου αναπτύσσει γαγγραινώδες πυόδερμα. Οι δύο παθήσεις μπορεί να ξεσπάσουν μαζί ή να ακολουθούν ανεξάρτητη πορεία.
Η χειρουργική αφαίρεση του πάσχοντος εντέρου μπορεί να οδηγήσει σε πλήρη ύφεση του γαγγραινώδους πυοδέρματος ή οι βλάβες είναι δυνατόν να επιμείνουν ή να πρωτοεμφανιστούν μετά από την εκτομή του πάσχοντος εντέρου. Στην πλειονότητα των ασθενών με γαγγραινώδες πυόδερμα και φλεγμονώδη νόσο του εντέρου υπάρχει προσβολή του παχέος εντέρου. Οι ελκωτικοί και φλυκταινώδεις τύποι του γαγγραινώδους πυοδέρματος παρατηρούνται συχνότερα σε ασθενείς με συνοδό φλεγμονώδη νόσο του εντέρου.
Έχουν αναφερθεί πολλές άλλες σύνοδες καταστάσεις. Μεταξύ των παθήσεων που παρατηρούνται σε συνδυασμό με το γαγγραινώδες πυόδερμα συγκαταλέγονται η λευχαιμία (κυρίως οξεία ή χρόνια μυελογενής λευχαιμία), το μυέλωμα, η μονοκλωνική γαμμαπάθεια (κυρίως IgA), η αληθής πολυκυτταραιμία, η μυελοειδής μεταπλασία, η χρόνια ενεργός ηπατίτιδα, η ηπατίτιδα C, η λοίμωξη από τον ανθρώπινο ιό της ανοσοανεπάρκειας (HIV), ο συστηματικός ερυθηματώδης λύκος, η κύηση, το σύνδρομο PAPA, και η αρτηρίτις Takaysu.
Ποσοστό μεγαλύτερο από το ένα τρίτο των ασθενών έχει αρθρίτιδα, η οποία είναι κυρίως ασύμμετρη, οροαρνητική, μο-νοαρθρική αρθρίτιδα των μεγάλων αρθρώσεων. Μονοκλωνική γαμμαπάθεια, συνήθως IgA, ανευρίσκεται στο 10% των ασθενών με γαγγραινώδες πυόδερμα. Τα παιδιά με συγγενή έλλειψη των γλυκοπρωτεϊνών προσκόλλησης των λευκοκυττάρων (LAD) αναπτύσσουν βλάβες τύπου γαγγραινώδους πυοδέρματος.
Στις αρχικές βιοψίες του γαγγραινώδους πυοδέρματος ανευρίσκεται διαπυητική θυλακίτιδα. Ο προσβεβλημένος θύλακας συχνά ρήγνυται. Καθώς οι βλάβες εξελίσσονται, εμφανίζουν διαπυητική φλεγμονή τόσο στο χόριο όσο και στο υποδόριο λίπος. Εκτεταμένο οίδημα του χορίου και επιδερμιδικά ουδετεροφιλικά αποστήματα αναπτύσσονται στα ιώδους χροιάς υπεσκαμμένα όρια. Τα γνωρίσματα αυτά δεν είναι διαγνωστικά και θα πρέπει να αποκλειστούν οι λοιμώδεις αιτίες.
Διάγνωση
Η κλινική εικόνα του γαγγραινώδους πυοδέρματος, στην κλασσική ελκωτική μορφή είναι πολύ χαρακτηριστική. Ωστόσο, επειδή δεν υπάρχουν διαγνωστικά ορολογικά ή ιστολογικά γνωρίσματα, το γαγγραινώδες πυόδερμα παραμένει μια διάγνωση που τίθεται εξ αποκλεισμού.
Με τη βοήθεια καλλιεργειών και ειδικών τεχνικών θα πρέπει να αποκλειστούν πολλαπλές λοιμώξεις, συμπεριλαμβανομένων και των μυκοβακτηριδίων, οι εν τω βάθει μυκητιάσεις, η κομμιωματώδης σύφιλη, η συνεργιστική γάγγραινα και η αμοιβάδωση. Άλλες διαταραχές που συχνά διαγιγνώσκονται εσφαλμένα ως γαγγραινώδες πυόδερμα είναι η αγγειακή αποφρακτική ή χρόνια φλεβική νόσος, η αγγειίτιδα, ο καρκίνος και ο εξωγενής ιστικός τραυματισμός στον οποίον περιλαμβάνεται και η προκλητή από τον ίδιο τον ασθενή βλάβη (factitial disease).
Το γαγγραινώδες πυόδερμα συγχέεται επίσης με το δήγμα αράχνης εάν υπάρχει μόνο μια μονήρης βλάβη σε ένα άκρο. Τα δήγματα αράχνης έχουν την τάση να εξελίσσονται ταχύτερα και μπορεί να συνοδεύονται από συστηματικά συμπτώματα ή ευρήματα, όπως είναι η διάχυτη ενδαγγειακή πήξη. Διάφορες μορφές δερματικής αγγειίτιδας μικρών αγγείων μπορεί να προκαλέσουν παρόμοιες κλινικές βλάβες και μπορούν να εξαιρεθούν της διάγνωσης με την ιστολογική εξέταση και τον επικουρικό έλεγχο, όπως είναι οι εξετάσεις για τα ANCA και τα αντιφωσφολιπιδικά αντισώματα.
Η πιο δύσκολη διάγνωση που θα πρέπει να αποκλεισθεί είναι ο προκλητός τραυματισμός από τον ίδιο τον ασθενή (factitial disease). Οι κλινικές βλάβες μπορεί να είναι εντυπωσιακά όμοιες, εξελισσόμενες από μικρές βλατιδοφλύ-κταινες σε εξελκώσεις που δεν επουλώνονται. Συχνά η ιστολογική εξέταση αποκαλύπτει απλά μια διαπυητική δερματίτιδα, εφόσον η εγχυόμενη ή εφαρμοζόμενη καυστική ουσία μπορεί να μην είναι αναγνωρίσιμη (ούρα, απολυμαντικά, καθαριστικό αποχετεύσεων). Ακόμη και ο πιο έμπειρος κλινικός ιατρός είναι δυνατόν να διαγνώσει εσφαλμένα τον προ-κλητό τραυματισμό ως γαγγραινώδες πυόδερμα.
Θεραπεία
Η αντιμετώπιση του γαγγραινώδους πυοδέρματος αποτελεί πρόκληση. Το αρχικό βήμα γίνεται με την ταξινόμηση της βλάβης ανάλογα με τον τύπο της.
Θα πρέπει να γίνεται διερεύνηση για υποκείμενες καταστάσεις, ακόμη κι αν δεν υπάρχουν συμπτώματα. Η θεραπεία της υποκείμενης φλεγμονώδους νόσου του εντέρου μπορεί να επιφέρει βελτίωση. Ο βλαστικός τύπος κατά κανόνα ανταποκρίνεται στα τοπικά ή περιοχικά μέτρα. Η θεραπεία καθορίζεται από τη σοβαρότητα της νόσου και το ρυθμό εξέλιξης της. Στις ταχέως εξελισσόμενες περιπτώσεις, η επιθετική έγκαιρη αντιμετώπιση μπορεί να μειώσει τη νοσηρότητα.
Η τοπική θεραπεία περιλαμβάνει τις κομπρέσες ή τα λουτρά σε δίνη, που ακολουθούνται από τη χρήση λιπαρών ή υδροφιλικών επιθεμάτων περίδεσης. Στις ήπιες περιπτώσεις, η εφαρμογή ενός ισχυρού τοπικού στεροειδούς, οι ενδοβλαβικές εγχύσεις στεροειδών ή η τοπική χρωμολίνη 4% ή το τακρόλιμους μπορεί να είναι ευεργετικά, αν και μερικές φορές παρατηρείται παθεργεία στις θέσεις έγχυσης.
Η θεραπεία με υπερβαρικό οξυγόνο είναι επιτυχής σε μερικούς ασθενείς. Τα συστηματικά κορτικοστεροειδή μπορεί να είναι πολύ αποτελεσματικά. Οι αρχικές δόσεις είναι της τάξεως του 1 mg/kg ή υψηλότερες. Μόλις η νόσος τεθεί υπό έλεγχο θα πρέπει η δόση να μειώνεται ταχέως. Αν δεν είναι εφικτή η μείωση της δόσης των στεροειδών προστίθεται ένας παράγοντας που θα επιτρέψει τη μείωση των στεροειδών. Σε περιπτώσεις μη ανταποκρινόμενες στα κορτικοστεροειδή από το στόμα, η κατά ώσεις χορήγηση μεθυλπρεδνιζολόνης μπορεί να είναι ευεργετική.
Κατά κανόνα, όταν η νόσος είναι επιθετική και η χρήση των στεροειδών δεν οδηγεί σε ταχεία ύφεση, προστίθεται ένας ανοσοκατασταλτικός παράγοντας. Η αζαθειοπρίνη, η κυκλοφωσφαμίδη και η χλωραμβουκίλη έχουν χρησιμοποιηθεί αποτελεσματικά. Παραταύτα, τόσο η κυκλοσπορίνη όσο και το infliximab οδηγούν σε ταχύτερη επούλωση και αποτελούν τα ανοσοκατασταλτικά φάρμακα εκλογής για το γαγ-γραινώδες πυόδερμα.
Οι βλάβες συχνά ανταποκρίνονται άριστα στους παράγοντες αυτούς, συμπεριλαμβανομένων και αυτών που δεν απάντησαν ικανοποιητικά στη θεραπεία με κορτιζόνη . Οι αρχικές δόσεις της κυκλοσπορίνης των 5 mg/kg περίπου είναι αποτελεσματικές στην πλειονότητα των περιπτώσεων. Σε αποτυχία, η δόση είναι δυνατόν να αυξηθεί σε 10 mg/kg/ημέρα. Η ανταπόκριση είναι ανεξάρτητη από την υποκείμενη αιτία. To infliximab χορηγείται ενδοφλεβίως σε δόσεις των 5 mg/kg που χορηγούνται κάθε λίγες εβδομάδες. Στις πολύ επιθετικές, ταχέως εξελισσόμενες περιπτώσεις, θα πρέπει να δοθεί ιδιαίτερη προσοχή και να ξεκινήσει εγκαίρως η θεραπεία με κυκλοσπορίνη ή infliximab, έτσι ώστε να τεθεί άμεσα η νόσος υπό έλεγχο. Έχει επίσης χρησιμοποιηθεί η adalinumab.
Το τακρόλιμους και η μυκοφαινολάτη mofetil είναι επίσης αποτελεσματικές σε μερικές περιπτώσεις αλλά η εμπειρία με τους παράγοντες αυτούς είναι πολύ πιο περιορισμένη. Η σουλφαπυριδίνη, η σουλφασαλαζίνη, η σαλικυλαζο-σουλφαπυριδίνη και η δαψόνη μπορεί να βοηθήσουν, είτε ως μονοθεραπεία, είτε σε συνδυασμό με κορτικοστεροειδή. Η κλοφαζιμίνη σε δόσεις των 200 έως 400 mg την ημέρα έχει αποδειχτεί χρήσιμη σε μερικούς ασθενείς.
Η μινοκυκλίνη και σπανίως άλλα αντιβιοτικά έχουν αποβεί χρήσιμα σε μη ανακοινώσιμες περιπτώσεις. Επιδερμιδικά αλλο- ή αυτο-μοσχεύματα είναι δυνατόν να τοποθετηθούν αμέσως αφότου ελεγχθεί η νόσος. Παθέργεια παρατηρείται σπανίως στη δότρια περιοχή όταν οι ασθενείς βρίσκονται υπό επαρκή ανοσοκατασταλτική θεραπεία.