Η δερματομυοσίτιδα χαρακτηρίζεται τυπικά από φλεγμονώδη μυοσίτιδα και δερματική πάθηση, αν και παρατηρείται και αμυοπαθητική δερματομυοσίτιδα (με υποκλινική μυοπάθεια ή χωρίς μυοπάθεια).
Η μυϊκή προσβολή χωρίς δερματικές αλλοιώσεις καλείται πολυμυοσίτιδα. Η αδυναμία των εγγύς μυϊκών ομάδων με ή χωρίς δερματικές βλάβες είναι χαρακτηριστική.
Για τη θεραπεία χρησιμοποιούνται κυρίως κορτικοστεροειδή (πρεδνιζολόνη), τα οποία και έχουν καλά θεραπευτικά αποτελέσματα, μιας και σε αυτά ανταποκρίνεται το 75% περίπου των ασθενών.
Συμπτώματα (φωτογραφίες)
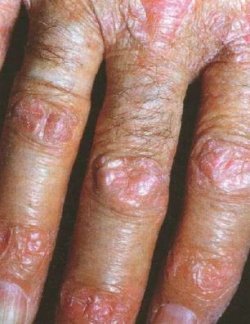
Ατροφικές βλάβες δερματομυοσίτιδας.
Συνήθως το νόσημα ξεκινά με ερύθημα και πρήξιμο του προσώπου και των βλεφάρων. Η προσβολή των βλεφάρων μπορεί να χαρακτηρίζεται από κνησμώδεις και λεπιδώδεις ροδόχροες κηλίδες, οίδημα και ερυθροϊώδη δυσχρωμία ή πομφόλυγες. Οι κνησμώδεις και λεπιδώδεις ροδόχροες κηλίδες ανευρίσκονται συχνά στην αμυοπαθητική δερματομυοσίτιδα. Συχνά το οίδημα και η δυσχρωμία αποτελούν σημεία φλεγμονής του υποκείμενου γραμμωτού κυκλοτερούς οφθαλμικού μυός μάλλον, παρά του ίδιου του δέρματος. Στις περιπτώσεις αυτές τα βλέφαρα εμφανίζουν ευαισθησία κατά την ψηλάφηση. Η πομφολυγώδης δερματομυοσίτιδα μπορεί να έχει πτωχή πρόγνωση και οι ασθενείς εμφανίζουν συχνά σοβαρή φλεγμονώδη μυοπάθεια ή πνευμονοπάθεια.
Άλλα συμπτώματα είναι το ερύθημα, η ανάπτυξη λεπιών και το οίδημα του ανώτερου τμήματος του προσώπου συχνά με προσβολή της γραμμής των μαλλιών και των φρυδιών. Οι εκτατικές επιφάνειες των άκρων έχουν συχνά ρόδινη, ερυθρά ή ιώδη χροιά και ατροφική εμφάνιση ή υπερκείμενο λέπι. Η ομοιότητα με την ψωρίαση μερικές φορές είναι εντυπωσιακή και οι ασθενείς μπορεί να υποφέρουν από σοβαρές εξάρσεις δερματομυοσίτιδας στην περίπτωση που αντιμετωπισθούν ακατάλληλα με φωτοθεραπεία για υποτιθέμενη ψωρίαση.
Η φωτοευαισθησία στο φυσικό ηλιακό φως είναι επίσης συχνή. Στην ωμική ζώνη, τα άνω άκρα και τον τράχηλο είναι δυνατόν να παρατηρηθεί οίδημα σκληρής συστάσεως, το οποίο καταλείπει ήπιο εντύπωμα. Το συνοδό ερύθημα και λέπι (χωρίς ή με ποικιλοδερμία) που αναπτύσσεται στην περιοχή των ώμων είναι γνωστό ως σημείο της εσάρπας. Η φαγούρα μπορεί να είναι έντονη σε ορισμένες περιπτώσεις.
Με την πάροδο του χρόνου παρατηρούνται περισσότερο τυπικές βλάβες. Οι δερματικές βλάβες καθίστανται εντονότερες στην περιοχή του τραχήλου, τον θώρακα, τους ώμους και τα άνω άκρα.
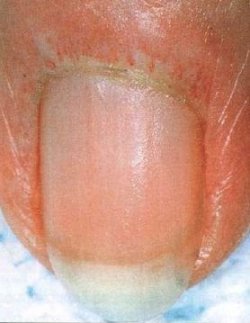
Διατεταμένα αγγεία.
Στις άκρες χείρες, τα τηλαγγειεκτασικά αγγεία συχνά καθίστανται έντονα στις εγγύς ονυχιαίες πτυχές. Τα διευρυμένα τριχοειδή της ονυχιαίας πτυχής εμφανίζονται ως διατεταμένες αγκύλες σχήματος λουκάνικου με παρακείμενες ανάγγειες περιοχές, όμοιες με εκείνες τις αλλοιώσεις που απαντώνται στη σκληροδερμία.
Μπορεί να αναπτυχθεί υπερτροφία του επωνυχίου με μια ανώμαλη, “ξεφτισμένη” όψη. Ένα ροδόχροο έως ερυθροϊώδες ατροφικό ή λεπιδώδες εξάνθημα εμφανίζεται συχνά στη ραχιαία επιφάνεια των φαλαγγικών αρθρώσεων, τα γόνατα και τους αγκώνες (σημείο Gottron).
Λιγότερο συχνά παρατηρούνται αποπλατυσμένες, πολυγωνικές, ιώδεις βλατίδες στις φαλαγγικές αρθρώσεις (βλατίδες Gottron) αλλά είναι παθογνωμονικές της δερματομυοσίτιδας. Το χέρι του μηχανικού συνίσταται στην εμφάνιση υπερκεράτωσης, λεπιών, ρωγμών και υπερμελάγχρωσης στις κορυφές των δακτύλων, τις πλάγιες επιφάνειες του αντίχειρα και των δακτύλων με περιστασιακή προσβολή των παλαμών και έχει αναφερθεί στο 70% των ασθενών με αντισώματα έναντι της συνθετάσης. Σ’ αυτό το στάδιο εκδηλώνονται συχνά διαλείπων πυρετός, κακουχία, ανορεξία, αρθραλγία και εκσεση-μασμένη απώλεια βάρους.
Με την πάροδο του χρόνου οι τελανγειεκτασίες και το ερύθημα καθίστανται περισσότερο έκδηλα. Σε πολλούς ασθενείς αναπτύσσεται τελικά διάστικτη υπερ και υπομελάγχρωση, ατροφία και τελαγγειεκτασίες (ποικιλοδερμία). Σε ορισμένους ασθενείς με ύφεση της πάθησης η υπολειμματική υπερμελάγχρωση μοιάζει κλινικά με την ορειχάλκινη δυσχρωμία της νόσου του Addison.
Η εναπόθεση ασβεστίου στο δέρμα και τους μύες παρουσιάζεται σε περισσότερα από τα μισά παιδιά με δερματομυοσίτιδα, κάτι που δεν συμβαίνει συχνά στους ενήλικες. Η αποτιτάνωση συσχετίζεται με τη διάρκεια δραστηριότητας της νόσου και τη βαρύτητα της. Η ασβέστωση του χορίου, του υποδόριου ιστού και των μυών παρουσιάζεται κυρίως στο άνω μισό του σώματος γύρω από την ωμική ζώνη, τους αγκώνες και τις άκρες χείρες. Οι εξελκώσεις και η κυτταρίτιδα συσχετίζονται συχνά με αυτή την επιπλοκή της δερματομυοσίτιδας που προκαλεί δυσλειτουργία και αδυναμία στον ασθενή.
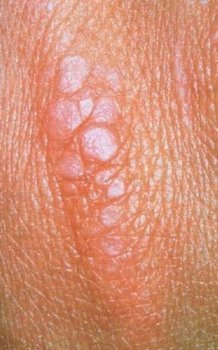
Οι βλατίδες του Gottron.
Σε σοβαρές περιπτώσεις προκαλείται πρώιμη και εκτεταμένη μυϊκή αδυναμία, με οξεία εμφάνιση οιδήματος και άλγους. Παρατηρείται συμμετρική μυϊκή αδυναμία, που αφορά συχνότερα την ωμική ζώνη και μερικές φορές την πυελική χώρα, καθώς επίσης και τις άκρες χείρες. Οι ασθενείς μπορεί να παρατηρήσουν δυσκολία στο να σηκώσουν ακόμη και το πιο ελαφρύ αντικείμενο. Πολλές φορές αδυνατούν να σηκώσουν το άνω άκρο τους για να χτενιστούν και η έγερση από την καρέκλα καθίσταται ανέφικτη αν δεν χρησιμοποιήσουν τους βραχίονες τους για να δώσουν ώθηση.
Συχνά οι ασθενείς παραπονούνται για πόνο στα κάτω άκρα όταν στέκονται όρθιοι ανυπόδητοι ή για ανικανότητα να ανέβουν σκάλες. Είναι δυνατόν να εμφανισθεί στα πρώιμα στάδια της νόσου δυσκολία στην κατάποση, την ομιλία και την αναπνοή οφειλόμενη σε αδυναμία των προσβεβλημένων μυών. Μερικοί ασθενείς με σοβαρή διαφραγματική νόσο χρειάζονται μηχανικό αερισμό. Στην τελική φάση της νόσου είναι δυνατόν να παρουσιαστεί καρδιακή ανεπάρκεια.
Τα δερματικά συμπτώματα συχνά προηγούνται της μυϊκής προσβολής αλλά μερικοί ασθενείς εμφανίζουν τυπικά δερματικά ευρήματα δερματομυοσίτιδα αλλά ποτέ δεν αναπτύσσουν κλινικά εμφανή μυϊκή προσβολή. Οι περιπτώσεις αυτές έχουν αποδοθεί με τον όρο αμυοπαθητική δερματομυοσίτιδα ή δερματομυοσίτιδα χωρίς μυοσίτιδα. Είναι συχνή ωστόσο η ασυμπτωματική μυϊκή φλεγμονή. Τα μυϊκά ένζυμα (τόσο η κρετατινική κινάση όσο και η αλδολάση), το ηλεκτρομυογράφημα και ο απεικονιστικός μαγνητικός συντονισμός (MRI) μπορεί να βοηθήσουν στην ανίχνευση μιας μη έκδηλης κλινικά φλεγμονής.
Θεραπεία
Η πρεδνιζόνη αποτελεί την κορωνίδα της άμεσης θεραπείας, σε δόσεις, οι οποίες ξεκινούν από 1 mg/κιλό/ημέρα που χορηγούνται μέχρι η νόσος να καταστεί λιγότερο σοβαρή και να επανέλθουν στο φυσιολογικό σχεδόν οι τιμές των μυϊκών ενζύμων. Η δοσολογία μειώνεται με την κλινική ανταπόκριση.
Η μεθοτρεξάτη και η αζαθειοπρίνη χρησιμοποιούνται συχνά ως παράγοντες ελεύθεροι στεροειδών και θα πρέπει να ξεκινούν στα αρχικά στάδια της θεραπείας για τον περιορισμό των ανεπιθύμητων ενεργειών των στεροειδών. Μερικά στοιχεία ευνοούν τη μεθοτρεξάτη ως παράγοντα ελεύθερο στεροειδών. Εξαιτίας όμως του αυξημένου κινδύνου διάμεσης πνευμονοπάθειας από τη λήψη μεθοτρεξάτης, μερικοί συγγραφείς αποφεύγουν τη χορήγηση του παράγοντα αυτού σε ασθενείς με πνευμονοπάθεια.
Η μυκοφαινολάτη mofetil έχει ένα ευνοϊκό προφίλ ασφαλείας και θα πρέπει να θεωρείται πιθανός εναλλακτικός παράγοντας.
Αν οι ασθενείς δεν ανταποκριθούν ικανοποιητικά στο συνδυασμό πρεδνιζόνης και μεθοτρεξάτης,στη μυκοφαινολάτη mofetil ή την αζαθειοπρίνη, μια δοκιμή με ενδοφλέβια ανοσοσφαιρίνη (IVIG) (1 g/κιλό/ημέρα για 2 μέρες κάθε μήνα), κυκλοσπορίνη ή τακρολίμη μπορεί να είναι ευεργετική. Η IVIG έχει συσχετισθεί με θρομβοεμβολικά επεισόδια,συμπεριλαμβανομένης της εν τω βάθει φλεβικής θρόμβωσης, της πνευμονικής εμβολής, του εμφράγματος του μυοκαρδίου και του αγγειακού εγκεφαλικού επεισοδίου. Ως εκ τούτου θα πρέπει να ζυγίζονται οι κίνδυνοι και τα οφέλη της χορήγησης του φαρμάκου.
Η anti-TNF-α θεραπεία με infliximab έχει αποδειχθεί μια ταχέως αποτελεσματική θεραπεία για μερικούς ασθενείς με μυοσίτιδα.
Έχει χρησιμοποιηθεί επίσης το etanercept. Επειδή η θεραπεία με etanercept έχει οδηγήσει στην εμφάνιση σημείων λύκου σε ορισμένους ασθενείς, θα πρέπει οι ασθενείς αυτοί να παρακολουθούνται προσεκτικά. Η κυκλοφωσφαμίδη φυλάσσεται γενικά για ανθεκτικές περιπτώσεις.
Στη σοβαρή νεανική δερματομυοσίτιδα, η ενδοφλέβια χορήγηση μεθυλπρεδνιζολόνης κατά ώσεις (30 mg/κιλό/μέρα) ή η υψηλή δόση πρεδνιζόνης έχουν αναφερθεί ως εξαιρετικά αποτελεσματικές. Ασθενείς που δεν καταφέρνουν να ανταποκριθούν μέσα σε 6 εβδομάδες θα πρέπει να υποβάλλονται σε θεραπεία με κάποιον εναλλακτικό παράγοντα, όπως είναι η μεθοτρεξάτη. Η εμφάνιση ασβέστωσης έχει συσχετισθεί με καθυστέρηση στη διάγνωση και τη θεραπεία, καθώς επίσης και με μεγαλύτερη διάρκεια της πάθησης. Η ασβέστωση που συνοδεύει τη δερματομυοσίτιδα έχει αντιμετωπισθεί με υδροξείδιο του αλουμινίου, διφωσφονικά, διλτιαζέμη, προβενεσίδη, κολχικίνη, χαμηλή δόση ουαρφαρίνης και χειρουργική επέμβαση, με ποικίλα, αλλά συνήθως πτωχά, αποτελέσματα.
Οι δερματικές βλάβες μπορεί να ανταποκριθούν στη συστηματική θεραπεία. Ωστόσο, η απάντηση είναι απρόβλεπτη και η δερματική πάθηση είναι δυνατόν να επιμένει παρά την υποχώρηση της μυοσίτιδας.
Επειδή η δερματομυοσίτιδα είναι φωτοευαίσθητη, θα πρέπει να χρησιμοποιούνται καθημερινά αντιηλιακά με υψηλό δείκτη προστασίας SPF (>30) και οι ασθενείς θα πρέπει να καθοδηγούνται σχετικά με την αποφυγή του ήλιου.


























